疲れやすい。
朝起きるのがつらい。
めまいっぽい。
「きっと貧血だろう」と思ってドラッグストアで鉄分サプリを買いました。
パッケージには「女性の不足しがちな鉄分」と書いてある。
飲まない理由がない気がして、3ヶ月。
ある日、「鉄分の摂りすぎ」というフレーズが目に入りました。

鉄分は「足りない」ことばかりが話題になります。
でも構造的に見ると、この栄養素には見落とされがちなもう片側があります。
摂りすぎても体に影響がある。
しかも、自分が今どちら側にいるのか、検査なしではわかりません。
鉄分の基礎──体の中での役割
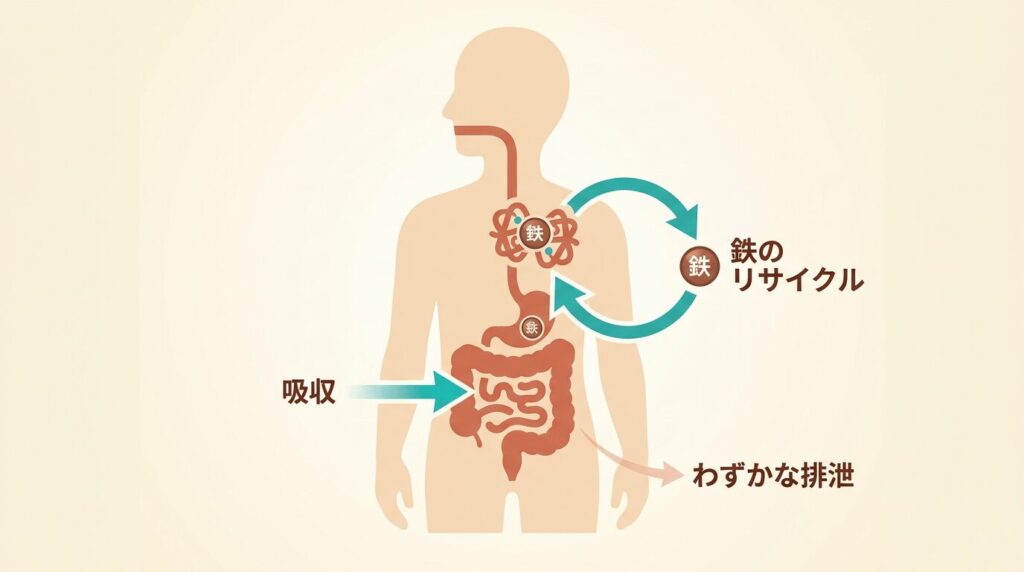
鉄はヘモグロビンの構成要素として、全身に酸素を運んでいます。
体内の鉄の約65%がヘモグロビン中に存在し、総量はおよそ3〜4g。
筋肉中のミオグロビンやエネルギー代謝にも関わっていて、体にとって欠かせないミネラルです。
ただし、鉄には決定的な特徴があります。
排出されにくい。
ビタミンCなら余った分は尿で出ていきます。
鉄は違います。
ヒトには過剰な鉄を能動的に排出する仕組みがなく、鉄の恒常性は主に吸収の制御によって保たれているとされています。
1日の鉄の喪失量は約1mg。
皮膚の剥離や消化管からのわずかな損失だけです。
入ってきた鉄は、基本的に体内に留まる。
この特性が「足りない」と「多すぎる」の両方を考える必要がある理由です。
「足りない」とき──鉄欠乏の仕組み
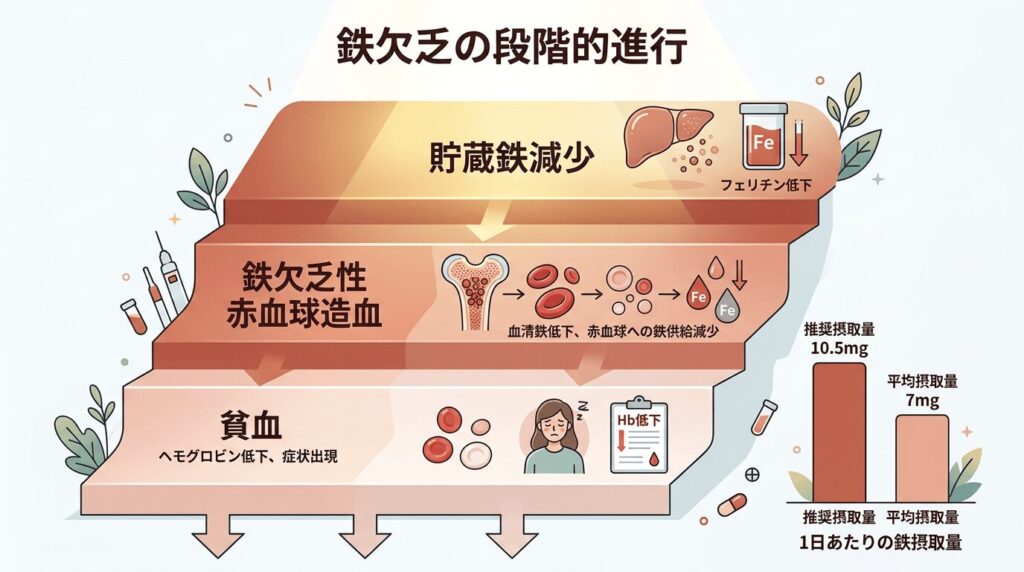
鉄が不足すると、ヘモグロビンの生成が滞り、酸素の運搬が追いつかなくなります。
疲労感、めまい、集中力の低下、息切れ。
こうした症状が鉄欠乏性貧血です。
特に月経のある女性は毎月鉄を失います。
喪失量は個人差が大きいですが、1周期あたり10〜30mg程度とされています。
厚生労働省のデータでは、日本人女性(月経あり)の推奨量は1日10.5mgですが、実際の平均摂取量は約6.5〜7.5mg。
約3mgのギャップがあります。
ここで見落とされがちなポイントがひとつ。
鉄欠乏は、貧血に至る「前の段階」でも症状が出ることがあります。
潜在性鉄欠乏と呼ばれる状態です。
2021年の論文では「貧血のない鉄欠乏(iron deficiency without anemia)」の臨床的な意義が指摘されています。
貯蔵鉄(フェリチン)が減り始めた段階で、すでに疲労や集中力の低下が生じうるということです。
つまり、健康診断でヘモグロビンが正常範囲でも、「鉄は足りている」とは限りません。
「多すぎる」とき──見落とされがちな過剰蓄積

一方で、鉄が多すぎるとどうなるか。
鉄は排出されにくいため、過剰に入ってくると臓器に蓄積していきます。
肝臓、心臓、膵臓。鉄の過剰蓄積は酸化ストレスを引き起こし、これらの臓器に影響を及ぼすことがあるとされています。
「そんなの特殊なケースでしょ」と思うかもしれません。
2024年12月、国民生活センターがこんな事例を報告しています。
海外製の鉄サプリメントを1日54〜108mg、約3年間摂取し続けた10代の女性が、続発性鉄過剰症と診断されました。
肝臓や脾臓、骨髄に鉄の沈着が確認されています。
正直、これには驚きました。
日本人女性の推奨量が10.5mg/日のところ、54〜108mgは5〜10倍です。
海外サプリには日本の基準をはるかに超える鉄が含まれているものがあり、長期間の自己投与で蓄積していった結果です。
補足しておくと、2025年版の食事摂取基準では鉄の耐容上限量の設定が見送られました。
ただし、これは「いくら摂っても安全」という意味ではありません。
食事からの鉄と、サプリメントによる高用量の鉄は、まったく別の話です。
通常の食事で鉄が過剰になることはほぼありません。
構造的にズレが生じるのは、検査をせずにサプリを長期間飲み続けるケースです。
フェリチン値──自分の状態を知る指標
では、自分が「足りない」のか「多すぎる」のか。
答えはシンプルです。血液検査。
なかでも注目したいのがフェリチン値です。
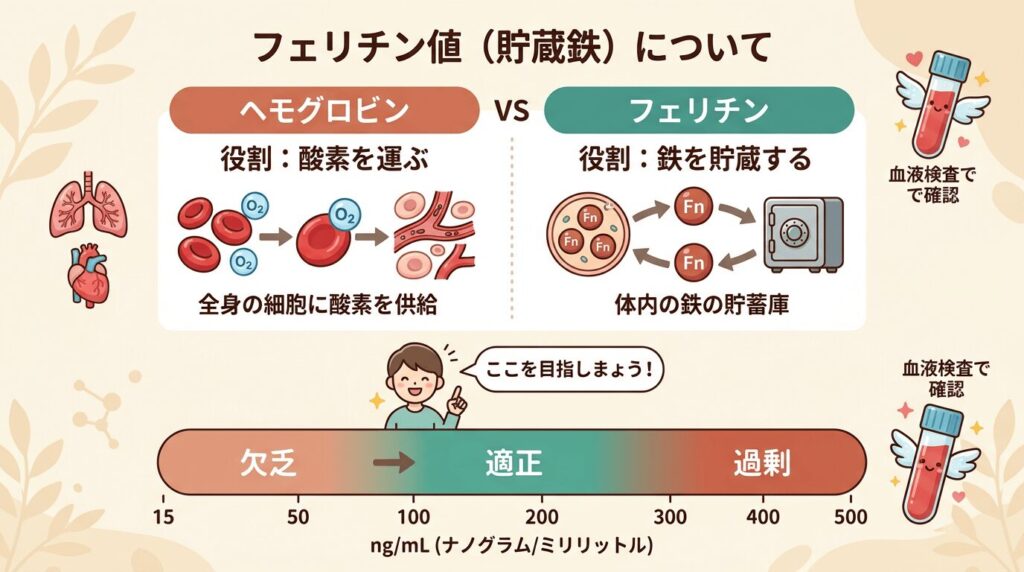
フェリチンは体内の貯蔵鉄を反映するタンパク質で、WHOのガイドライン(2020年)ではフェリチン15μg/L未満を鉄欠乏と定義しています。
また、WHOの基準ではヘモグロビン12g/dL未満(女性)が貧血の目安です。
ヘモグロビンとフェリチンの違い
通常の健康診断ではヘモグロビンは測定されますが、フェリチンは含まれていないことが多い。
ここにズレがあります。
ヘモグロビンは「今、酸素を運べているか」。
フェリチンは「貯蔵鉄がどれくらい残っているか」。
ヘモグロビンが正常でも、フェリチンが低ければ貯蔵鉄は減っている。
逆に、フェリチンが極端に高ければ鉄が蓄積している可能性がある。
潜在性鉄欠乏を見つけるには、フェリチンを見る必要があります。
ただし注意点がひとつ。
フェリチンは急性期タンパク質でもあるため、体に炎症があるとき(風邪や感染症の直後など)は鉄の状態と関係なく数値が上がることがあります。
一度の結果だけで判断せず、一回の検査結果だけでなく「流れ」で見るという視点が大切です。
そして数値は「良い・悪い」の判定ではなく、自分の体を理解するための手がかりです。
数値は「評価」ではなく「理解」として見るという考え方は、鉄分にもそのまま当てはまります。
検査はどこで受けられるか
フェリチン値を調べる方法はいくつかあります。
- 健康診断時に追加──「フェリチンも測ってほしい」と伝えるだけで追加できることがあります
- クリニックで血液検査──内科や婦人科で鉄関連の検査を依頼できます
- 自費の検査キット──自宅で採血し郵送で結果を受け取るサービスもあります
どの方法でも、まず「自分の鉄の状態を数値で見る」という一歩が大事です。
鉄分は「足りない」「多すぎる」の二項対立ではなく、自分の状態を知ることがすべてのスタート地点です。
検査は「答え合わせ」ではなく「現在地の確認」。そう考えると、少し気が楽になるかもしれません。
まとめ:知ってから選ぶ

整理します。
- 鉄は体に必要なミネラルだが、排出されにくいという特性がある
- 不足すれば酸素運搬が滞り、過剰なら臓器に蓄積する可能性がある
- ヘモグロビンが正常でも、フェリチンが低ければ潜在性鉄欠乏の可能性がある
- 「たぶん足りない」で始めるサプリは、検査で状態を確認してからでも遅くない
「貧血っぽいから鉄を飲む」。
その直感が合っているかどうかは、血液検査で確認できます。
確認さえすれば、安心して判断できる。
サプリとの付き合い方を見直す視点について以前書きましたが、大事なのは「飲む・飲まない」の二択ではなく、自分の状態を知った上で選ぶことです。
ビタミンCも自分に合った量があるように、鉄分にも「全員に同じ答え」はありません。
知ってから選ぶ。
それが一番確実です。
参考になれば幸いです。
免責事項:
この記事は一般的な情報提供を目的としており、医療アドバイスではありません。
鉄分の摂取量や検査については、医師にご相談ください。
栄養素の必要量には個人差があり、持病のある方や妊娠中の方は特に注意が必要です。
参考リンク
- Iron Fact Sheet for Health Professionals – NIH Office of Dietary Supplements (2024)
- The Regulation of Iron Absorption and Homeostasis (2016)
- Iron deficiency without anaemia: a diagnosis that matters (2021)
- Iron Overload and Toxicity – StatPearls (2024)
- WHO guideline on use of ferritin concentrations to assess iron status(2020)
- 海外事業者の鉄サプリメントの長期使用により鉄過剰症を発症 – 国民生活センター(2024)
- 日本人の食事摂取基準(2025年版)- 厚生労働省
- 鉄分の働きと摂取量 – 健康長寿ネット



