腸活の食べ物を調べるほど、正解が遠のく理由

「腸活 食べ物」で検索すると、出てくるのはだいたい同じ顔ぶれです。
納豆、ヨーグルト、キムチ、味噌、食物繊維の多い野菜。
どの記事もリストの中身はほぼ変わりません。
全部試しました。
毎朝ヨーグルト、週3で納豆、キムチは冷蔵庫に常備。
SNSで「腸活にいい食べ物10選」を見るたび、まだ足りないのかと思って新しいものを追加していた時期があります。
でもお腹の調子が劇的に変わったかというと、正直よくわからなかった。
「やり方が悪いのかな」と自分を疑ったこともあります。
この「頑張っているのに変わらない」感覚。
もし心当たりがあるなら、問題は食べ物の種類ではないかもしれません。
サプリメントにも正しい使い方の幻想があるのと同じで、「腸にいい食べ物」という考え方そのものに、ちょっとした落とし穴があります。
腸活の食べ物と個人差──同じ食品でも反応が違う理由

「腸にいい食べ物」というリストには、暗黙の前提があります。
それは誰にとっても同じように効く、という前提です。
ところが、800人を対象にした大規模研究では、同じ食品を食べても食後の体の反応に大きな個人差があることが確認されています(Zeevi 2015, Cell)。
この研究では約46,898回の食後血糖応答を測定していますが、同一の標準食でも反応のばらつきはかなり大きかったそうです。
なぜそんなに違うのか。
要因のひとつが、腸活の全体像を整理した記事でも触れた腸内細菌叢の個人差です。
お腹の中に住んでいる菌の種類や組み合わせは、指紋のように一人ひとり違います。
だから同じヨーグルトを食べても、ある人にはプラスに働き、別の人にはほとんど影響がないということが起こります。
タンパク質も何を食べるかよりいつどう食べるかが重要だったという話がありますが、腸活の食べ物にも同じことが言えます。
「何を食べるか」だけでなく、「自分の腸がそれにどう反応するか」が結果を左右している。
食べ物リストを追いかけるだけでは、この個人差という変数が抜け落ちてしまいます。
発酵食品も食物繊維も「とりあえず」では腸活の食べ物として効かない
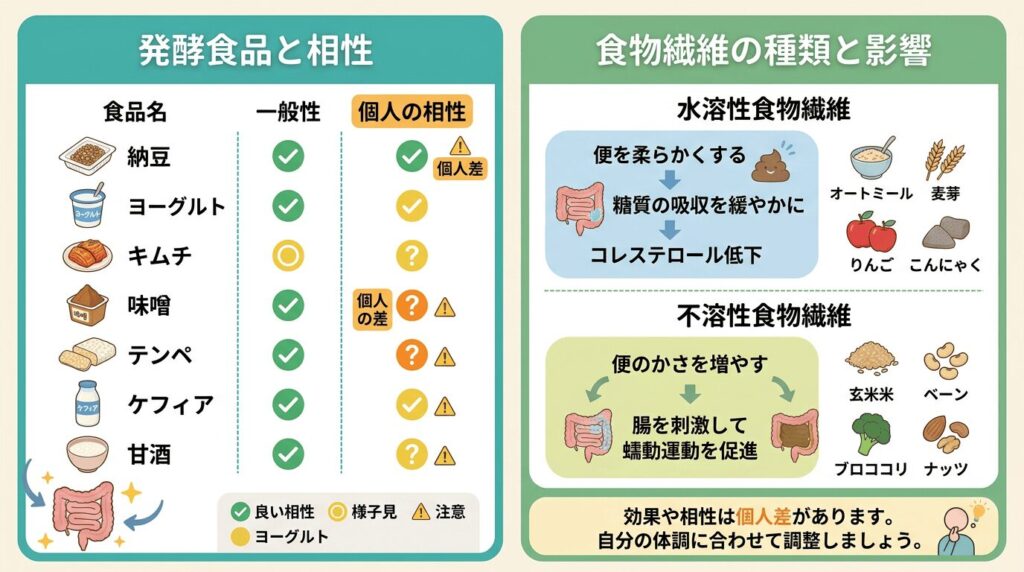
発酵食品が腸活に効かない?──菌の種類で効果が変わる
発酵食品が腸内細菌の多様性を増やす傾向があるという研究結果はあります(Wastyk 2021, Cell)。
ヨーグルトやキムチ、味噌といった発酵食品を多く摂取したグループで、腸内細菌の種類が増え、炎症マーカーが低下したという報告です。
ただし、これは36人規模の研究であり、全員に同じ効果が出たわけではありません。
さらに重要なのは、プロバイオティクスの効果は菌株によって異なるという点です。
同じ「乳酸菌」という括りでも、菌株が違えば効果はまったく別物になることが、システマティックレビューで繰り返し示されています(McFarland 2018, Frontiers in Medicine)。
菌株特異性やFODMAP・ヒスタミンの影響も含めた詳細は、発酵食品の効果を冷静に見る記事で整理しています。
それだけではありません。
プロバイオティクスが腸の粘膜に実際に定着するかどうかも、個人の腸内環境によって大きく異なることが報告されています(Zmora 2018, Cell)。
便の中にその菌が検出されたとしても、腸壁にちゃんと住み着いているかは別の話です。
つまり、「ヨーグルトを食べているから大丈夫」とは限らない。
これはけっこう盲点だと思います。
もうひとつ見落としがちなのが、日本人には乳糖を分解しにくい体質の人が少なくないという点です。
乳糖吸収不良の検査で陽性と判定される割合は研究によってばらつきがありますが、アジア人では多数派であることが複数の文献で示唆されています。
朝食を正解ではなく自分の選択として捉える考え方と同じで、ヨーグルトが合うかどうかも人によって違います。
お腹が張ったり緩くなったりするのは、腸活がうまくいっていないのではなく、そもそも乳糖が体質に合っていない可能性があります。
腸活の食べ物で逆効果?──食物繊維の種類が問題になる場合
「食物繊維をたくさん摂りましょう」もよく聞くアドバイスです。
でも食物繊維にも水溶性と不溶性の2種類があって、働き方がかなり違います。
レビュー論文では、不溶性食物繊維の過剰摂取がガスの産生を増やし、お腹の膨満感を悪化させる場合があることが指摘されています(El-Salhy 2017, International Journal of Molecular Medicine)。
一方、水溶性食物繊維は腸の症状を改善する傾向があるとされています。
また、FODMAP(発酵しやすい糖質の総称)を多く含む食品が、過敏性腸症候群(IBS)の症状を悪化させることがメタアナリシスで示されています(Black 2022, Gut)。
一部の発酵食品にもFODMAPは含まれています。
「食物繊維が足りないんじゃないか」と思ってたくさん摂った結果、かえってお腹が張る。
自分にも経験がありますが、そういうことが実際に起こりえます。
腸活の食べ物選び──「いい食べ物」から「自分に合う食べ物」へ
ここまで読むと、「じゃあ何を食べればいいの?」と思うかもしれません。
でも、そう思うこと自体が、実はこの記事で一番考えたかったことにつながります。
「いい食べ物」を探し続けること自体が、自分の体の声から離れる行為になっている。
食材の正解を外に求めるほど、自分の腸が何を伝えているかが聞こえなくなっていく。
──少なくとも自分はそうでした。
食べ物には「一般的にいい傾向がある」ものと、「自分の腸に合う」ものがあります。
この2つは重なることもあれば、まったく重ならないこともある。
脳と腸がストレスを通じてつながっている仕組みを考えると、食べ物以外の要因──睡眠やストレス──も腸に影響していて、話はさらに複雑です。
もうひとつ、見落とされがちな視点があります。「何を足すか」だけでなく「何を減らすか」です。超加工食品は食物繊維が少なく、食事全体の質を下げる傾向が指摘されています。腸のことを考えるなら、いい食べ物を足す前に、超加工食品(NOVA分類グループ4)の割合を見直すほうが効くこともあります。
だからこそ、リストの正解を探すのではなく、自分の体がどう反応しているかを観察するほうが、結果として近道になります。
具体的にはこういうことです。
今食べている「腸活にいいとされる食品」を1つ選んで、数日間やめてみる。
そして再開してみる。そのときお腹の調子に変化があるかどうか。
これは医学的な「除去食」そのものではなく、あくまで自分の体と向き合うための小さな実験です。
変化が大きいと感じたら、そこから先は医師や管理栄養士に相談するのが安全です。
腸活は食べ物リストより1週間の観察から──記録を味方にする
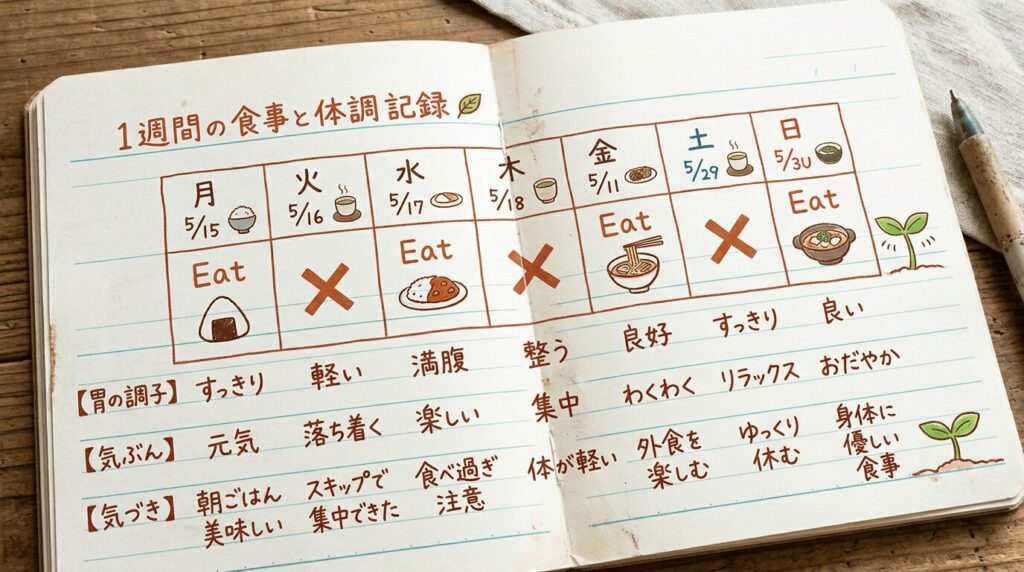
食事と症状の記録が、個人のトリガー食品の特定に役立つという研究報告があります(Clevers 2020, Neurogastroenterology and Motility)。
この研究では、食事日記をつけた結果、多くの症例で食品と消化器症状の関連が特定できたとされています。
とはいえ、完璧な記録なんて必要ありません。
やることはシンプルです。
- 今食べている腸活食品を1つ選ぶ
- 1週間、「食べる日」と「食べない日」を交互に試す
- お腹の調子、便の状態、気分をひと言だけメモする
それだけです。
健康データを判定ではなく視点として見る考え方で書いたことですが、記録の目的は「正しい答え」を見つけることではなく、自分の体のパターンに気づくことです。
「納豆を食べない日のほうが、なんかお腹が楽かも」──その程度の気づきで十分です。
そこから「じゃあ量を減らしてみよう」とか「別の発酵食品を試してみよう」とか、次の一手が見えてきます。
サプリメントにも正しい使い方の幻想があるのと同じで、腸活の食べ物にも万能の正解はありません。
食材リストに正解を求めていた頃よりも、自分の体の声が少し聞こえるようになる。
腸活って、たぶんそういうところから始まるものなんだと思います。
免責事項:
この記事は筆者個人の体験と公開文献に基づく情報の整理であり、医療・栄養指導の代替を意図するものではありません。体調に不安がある場合は、医師や管理栄養士にご相談ください。
参考文献
- Zeevi D et al. (2015) Personalized Nutrition by Prediction of Glycemic Responses. *Cell*, 163(5):1079-1094.
- Wastyk HC et al. (2021) Gut-microbiota-targeted diets modulate human immune status. *Cell*, 184(16):4137-4153.
- McFarland LV et al. (2018) Strain-Specificity and Disease-Specificity of Probiotic Efficacy: A Systematic Review and Meta-Analysis. *Frontiers in Medicine*, 5:124.
- Zmora N et al. (2018) Personalized Gut Mucosal Colonization Resistance to Empiric Probiotics Is Associated with Unique Host and Microbiome Features. *Cell*, 174(6):1388-1405.
- Black CJ et al. (2022) Efficacy of a low FODMAP diet in irritable bowel syndrome: systematic review and network meta-analysis. *Gut*, 71(6):1117-1126.
- El-Salhy M et al. (2017) Dietary fiber in irritable bowel syndrome. *International Journal of Molecular Medicine*, 40(3):607-613
- Clevers E et al. (2020) Dietary and pharmacological interventions considered by patients with irritable bowel syndrome. *Neurogastroenterology & Motility*, 32(8):e13820.



